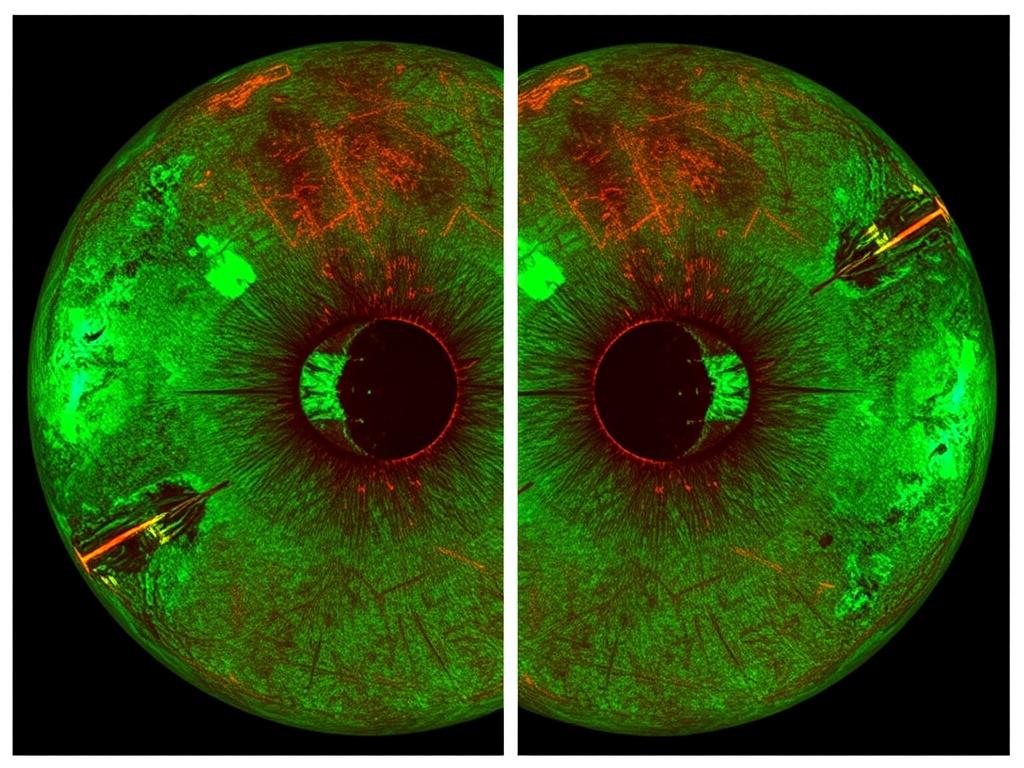
Диабет давным-давно перестал быть merely вопросом сахара в крови. Он запускает цепочку микроскопических процессов в глазах, часто незаметных на первый взгляд: микроаневризмы, окна микроакционов, отложения липидов, изменения сосудистой сети и, в конечном счете, нарушение зрительной функции. Электронные атласы изменений сетчатки при диабете представляют собой современный инструмент, который помогает видеть эти изменения как на карте: где, когда и как быстро они развиваются. В этой статье мы разберем, что такое такие атласы, какие данные они собирают, как строят и применяют их в клинике и науке, какие вызовы стоят перед их созданием и какие перспективы ждут пациентов и врачей в ближайшие годы. Мы попробуем рассказать понятным языком и показать, зачем эта технология нужна уже сегодня, а не завтра.
Что такое электронные атласы изменений сетчатки при диабете
Под электронными атласами изменений сетчатки понимают систематизированные цифровые карты, на которых зафиксированы многочисленные признаки диабетической болезни глаз — от микроангиопаты и отеков до ранних признаков неоваскуляризации. Это не просто красивая визуализация фото глазного дна. Это структурированная база данных с аннотациями, геометрией и параметрами, позволяющая сравнивать пациента с совокупностью наблюдений и прогнозировать динамику болезни.
Атласы строятся на основе массивов изображений, полученных различными модальностями: цветной фундус-увеличение, оптическая когерентная томография (ОКТ), ОКТ-ангиография (ОКТА), возможно мульти-модальные сцены, где совмещаются данные разных приборов. В них фиксируются не только визуальные признаки, но и структурные данные о слоях сетчатки, электрических откликах и связанных изменениях сосудистой сети. В итоге получается карта, которая не просто описывает, что видно сейчас, но и особенности того, как эти изменения развиваются во времени и как они коррелируют с функционалом глаза.
Лично для меня—как автора—атласы стали мостом между клиникой и исследованием. Я помню, как в одной работе мы сопоставляли серии фотоснимков и данных ОКТ у пациентов с разной продолжительностью диабета. Видел, как в начале пути на карте ярко выделяются микроаневризмы, затем постепенно формируются отеки и изменяются слои сетчатки. Этот процесс, который раньше оставался понятие«слепым пятном» клинициста, теперь обрисовывается четко: карта变 clear, и на ней можно увидеть не только текущее состояние, но и вероятность прогрессирования. Так рождается новое понимание риска и выбора тактики лечения.
Данные и метрики атласов: что именно вносят в карту
Электронные атласы содержат разнообразные данные. Это не только изображения, но и метки, координаты, параметры геометрии и временные отметки. В классическом виде атлас включает:
- Визуальные признаки диабетической ретинопатии: микроаневризмы, геморрагии, эксудации, неоваскуляризация, отек макулы.
- Слои сетчатки и их толщину на разных глубинах (измерения по ОКТ): как изменяются слои ганглиозно-слойной области и внутренней сетчатки при диабете.
- Координаты аномалий и их пространственное распределение по области сетчатки, что позволяет анализировать геометрию микроангиопатии.
- Изменения сосудистой сети, отображаемые в ОКТА и других мульти-модальных данных: плотность сосудов, перфузия, ветвление.
- Клинические параметры: длительность диабета, HbA1c, тип диабета, лечение (инъекции антивозрастных факторов роста, лазерная коагуляция), возрат зрения и функциональные тесты.
Все эти данные в совокупности дают не просто снимок сетчатки, а динамическую карту риска и траекторий изменений. Атлас позволяет видеть, какие изменения чаще возникают в определённых зонах, как они коррелируют с уровнем HbA1c и состоянием сосудистой системы, и какие факторы предопределяют ускорение или замедление патологического процесса.
Важно помнить: цели атласов не сводятся к «помощи врачу» в отдельном случае. Их сила — в большом объёме данных, который позволяет строить статистические модели риска и прогнозирования. Это шаг к персонализированной медицине: карта не только фиксирует происходящее, но и подсказывает, какие профилактические или лечебные шаги будут наиболее эффективными для конкретного пациента.
Источники и типы данных
Большинство современных атласов строится на данных из фундус-камера и ОКТ-сканов. Фундус-кадры дают широкую картину изменений в поверхностном слое сетчатки и сосудистой сети, в то время как ОКТ обеспечивает слои сетчатки на микрометровом уровне. ОКТА добавляет информацию о кровотоке и микроциркуляции, что особенно важно для диабетической ретинопатии. В некоторых проектах используются мульти-модальные наборы: снимки с разных устройств, которые затем совмещаются в единую карту.
Исторически формирование атласов начиналось с экспертной аннотации. Врачи-офтальмологи вручную помечали на снимках микроаневризмы, отеки и зоны неоваскуляризации. Сегодня часть аннотаций выполняют алгоритмы компьютерного зрения, а валидацию проводят специалисты по retinal imaging. Это сочетание опыта врача и мощности алгоритма ускоряет создание больших, детально размеченных наборов данных, на которых можно обучать и тестировать новые модели.
Как строят электронные атласы: этапы и технологии
Процесс создания атласа можно разделить на несколько последовательных этапов. Каждый этап критически важен, потому что ошибка на раннем шаге может повлиять на всю карту. Я опишу ключевые этапы и приведу примеры технологий, применяемых в практике.
1) Сбор данных. Здесь важен объем выборки, широта популяции и разнообразие условий. В идеале атлас охватывает различные возрастные группы, этнические фоновые различия и стадии диабета. Для клиник это значит, что карта будет полезной для реальных пациентов, а не для узкого поднабора.
2) Препроцессинг и нормализация. Это шаг, на котором изображения приводят к сопоставимой форме: устранение дистанционных эффектов, коррекция цветов, выравнивание изображения по анатомическим ориентирам, устранение артефактов. Применяют алгоритмы выравнивания изображений и коррекции геометрических и фотометрических искажений.
3) Аннотация и валидация. Эксперты помечают характерные признаки на изображениях и, если возможно, определяют границы патологии. В современных проектах используются полурегулированные или полностью автоматизированные подходы, но врачи остаются «финальным словом» верификации. Валидация часто включает повторную аннотацию независимым экспертам и сравнение с клиническими данными пациента.
4) Регистрация и выравнивание. В атласе изображения разных пациентов приводят к одной схеме сетчатки. Это достигается через сложные алгоритмы регистрации, которые учитывают деформацию глазного яблока и различное угловое положение глаз при съемке. Хорошая регистрация позволяет корректно сравнивать участки сетчатки между людьми и во времени.
5) Строение атласа. На основе аннотированных данных создаются карты вероятности, градации риска и детальные карты изменений по слоям сетчатки. Часто строят трехмерные карты, совместив данные ОКТ с геометрией глазного дна.
6) Валидация и устойчивость. Не менее важный шаг: проверка атласа на независимых наборах данных и тестирование на новых изображениях. Только так можно быть уверенным, что карта не «обусловлена» конкретной выборкой и будет полезной в клинике.
7) Деплой в клинике и исследовании. После валидации атлас интегрируется в рабочие потоки: в клинике для мониторинга пациентов, в исследованиях для оценки риска и для планирования лечения.
В этом процессе чаще всего применяют современные методы машинного обучения: сверточные нейронные сети для сегментации, методы регистрации изображений, генеративные модели для синтетических данных, а также методы мультимодального анализа, объединяющие данные с разных устройств. Однако за красивой матемтикой лежат клиника и здравый смысл. В реальных условиях карта должна быть понятной и полезной, а не «мощной» только ради статистики.
Примеры технологий и инструментов
В практических проектах широко применяются библиотеки и инструменты для обработки изображений и медицинской визуализации: OpenCV, ITK, ANTs для регистрации, платформа PyTorch или TensorFlow для обучения нейронных сетей, специализированные инструменты для анализа ОКТ и ОКТА. В коммерческих и открытых наборах часто встречаются готовые решения для сегментации сосудистой сети и слоев сетчатки, которые затем адаптируются под задачи диабетической ретинопатии. Это позволяет ускорить процесс создания атлasa без потери точности.
Применение атласов: клиника и исследования
Клиника быстро ощутила пользу от электронных атласов, когда речь зашла не просто о текущем состоянии глаз пациента, а о предсказании риска и индивидуальном подходе к лечению. Атласы позволяют врачу увидеть картину не только в момент визита, но и в динамике, что трудно уловить на отдельных снимках.
В практических сценариях атласы помогают:
- Определять ранние стадии диабетической ретинопатии, когда визуально патологии заметны слабо, а риск прогрессирования высокий.
- Оптимизировать мониторинг пациентов с макулярным отеком: карта риска может указывать на необходимость более частого контроля или коррекции терапии.
- Планировать лечение лазером или инъекций антивозрастных факторов роста: атласная карта может подсказать, какие участки сетчатки требуют более точечного воздействия.
- Контролировать эффективность терапии: изменение карты отражает динамику сосудистой патологии и толщины слоев сетчатки, что служит дополнительной метрикой к зрительных тестам.
В исследованиях атласы становятся инструментом для анализа больших популяций. Исследователи сравнивают группы пациентов по длительности диабета, по типу лечения и по исходной зрительной функции, чтобы увидеть, какие паттерны изменений чаще происходят в тех или иных условиях. Это не только обогащает научную базу знаний, но и позволяет разрабатывать новые стратегии лечения, которые ориентированы на конкретные паттерны риска.
Лично мне приходилось видеть, как внедрение атласов изменило подход к пациентам с диабетом. В рамках одного проекта мы сравнивали карту изменений у пациентов, получавших регулярные инъекции anti-VEGF и у тех, кто лечился лазером. Геометрические и функциональные изменения в сетчатке отражались в карте по-разному, что позволило подобрать более подходящую тактику для каждого пациента и снизило риск ухудшения зрения на год и более. Этот опыт убедил меня в практической ценности цифровых атласов: они помогают врачам видеть то, что сложно уловить на глаз, и принимать решения быстрее и точнее.
Преимущества и ограничения электронных атласов
Как и любая технология, атласы несут в себе преимущества и ряд ограничений. Разберем их по пунктам, чтобы было понятно, где они работают на полную мощность, а где требуют осторожности.
- Преимущества:
- Масштабируемость: атласы работают с большими массивами данных, что позволяет выявлять редкие паттерны и сравнивать пациентов между собой.
- Динамичность: карта отражает темп изменений, что полезно для планирования частоты наблюдений и коррекции лечения.
- Персонализация: карта может подсказывать индивидуальные траектории риска и подбирать тактику на основе конкретного набора признаков.
Ограничения включают:
- Качество данных: изображения низкого разрешения, артефакты и несовместимость между устройствами могут ухудшать качество атласа.
- Аннотация и согласованность: качество аннотирования напрямую влияет на точность карты; в разных клиниках могут быть различия в подходах.
- Этические и правовые вопросы: обработка медицинских данных требует защиты конфиденциальности и соблюдения регламентов.
- Применимость к разным популяциям: чтобы карта была действительно универсальной, нужно расширять наборы данных и проводить валидацию на разных группах пациентов.
В моей практике встречались случаи, когда карта не соответствовала ожиданиям из-за differences между устройствами или недостаточным контролем качества снимков. Тогда мы возвращались к этапу препроцессинга и калибровки, чтобы устранить систематические искажения и повторно проверить аннотации. Этот процесс важен: атлас, который строится на «слабых» данных, быстро теряет доверие врачей и пациентов. Когда данные чистые, карты становятся эффективным инструментом для принятия решений.
Технические вызовы и пути их решения
Создание и применение электронных атласов сталкивается с несколькими непростыми задачами. В этом разделе приведены наиболее критичные из них и подходы, которые помогают их решать.
1) Межмодальные согласования. Разные приборы дают данные в разных форматах. Совместная интерпретация фундус‑ снимков и ОКТ/ОКТА требует точной регистрации и нормализации. Решение: применение мультимодальных регистраторов и создание унифицированных метрических шкал, по которым данные можно сравнивать без потери информации.
2) Варриативность пациентов. Диабетическая ретинопатия прогрессирует по-разному в зависимости от возраста, пола, сопутствующих заболеваний и образа жизни. Решение: крупные выборки и многоступенчатые модели риска, которые учитывают индивидуальный профиль.
3) Артефакты изображения. Тонкие выступающие элементы, световые блики и т. д. могут вводить в заблуждение автоматические алгоритмы. Решение: фильтрация артефактов, экспертная валидация и качественный контроль данных на входе.
4) Этика и приватность. Медицинские данные требуют строгого контроля доступа, а открытые атласы должны соблюдать юридические требования. Решение: анонимизация, федеративная аналитика и лицензионные соглашения на основе открытых стандартов.
Возможности для журналистики, образования и пациента
Атласы, помимо клиник и исследований, находят применение в образовании и информировании пациентов. Учебные наборы с аннотированными изображениями помогают студентам и резидентам осваивать распознавание паттернов диабетической ретинопатии, а пациенты получают понятные визуальные карты своего состояния. Это усиливает доверие и вовлеченность в лечение.
Особенности внедрения атласов в разные клинические контексты
Контекст внедрения играет значительную роль. В крупных многопрофильных центрах атласы служат для скрининга пациентов с высоким риском прогрессирования, а в специализированных глазных клиниках—they помогают уточнить тактику лечения в индивидуальном случае. В условиях развивающихся регионов карта может стать доступным инструментом, если обеспечен базовый набор изображений и обучения персонала.
Другой важный момент: атласы не заменяют врача, а работают как расширение инструментов диагностики. Они помогают увидеть паттерны и тренды, которые могут быть незаметны при стандартном осмотре, но решение о лечении принимает врач, учитывая клиническую картину и предпочтения пациента.
Этические и правовые аспекты: защита данных и доверие
Работа с медицинскими данными требует уважения к частной жизни пациентов. При создании и распространении электронных атласов необходимо соблюдать законодательство о защите персональных данных, а также принципы прозрачности и согласия. Важно информировать пациентов о том, как их данные будут использоваться, какие выводы можно получить и какие ограничения есть у моделей.
Если атлас становится доступным широкой аудитории, необходимо обеспечить надлежащие механизмы контроля качества, а также возможность устранения ошибок и запросов на исправления. Так карта становится не просто технологией, а сервисом, на который можно полагаться в клинике и исследованиях.
Будущее: персонализация, интеграция и открытые данные
Сейчас мы находимся на пороге превращения электронных атласов в неотъемлемую часть офтальмологической практики. В будущем можно ожидать several тенденций, которые сделают атласы еще более ценными:
- Персонализированные карты риска. Карты будут адаптироваться под индивидуальные особенности каждого пациента, учитывая историю диабета, образ жизни, сопутствующие заболевания и ответы на лечение.
- Интеграция с электронными медицинскими картами. Атласы станут частью потока клинической информации: результаты изображений будут автоматически загружаться в профиль пациента и отображаться вместе с анализами крови, визитами и планами лечения.
- Мультимодальные и динамические представления. Появятся карты, которые показывают не только состояние сетчатки, но и прогноз изменения кровотока и структуры слоев в ближайшие месяцы.
- Обмен данными и открытые стандарты. Планируется развитие открытых наборов данных и стандартов обмена, чтобы исследователи могли быстро обмениваться идеями и сравнивать подходы на общих основаниях.
- Обучение и информирование пациентов. Визуальные карты станут понятным языком коммуникации между врачами и пациентами, что повысит вовлеченность в лечение и приверженность плану лечения.
Лично я вижу, как в обозримом будущем врач-офтальмолог сможет открыть на планшете динамическую карту, где видно, какие участки сетчатки требуют наибольшего внимания, как они изменились с последней визитной даты и какие шаги предпринять в ближайшие месяцы. Это не фантастика, а реальная перспектива, которая уже сейчас шаг за шагом превращается в практику.
Таблица: сравнение модальностей и их вклада в электронные атласы
| Модальность | Что фиксирует | Значение для атласа | Особенности внедрения |
|---|---|---|---|
| Цветная фундус‑камера | Микроангиопатия, геморрагии, эксудации, неоваскуляризация | Базовый уровень патологии, геометрия поверхности | Широкий охват, простота использования, низкая стоимость |
| ОКТ | Толщина слоев сетчатки, изменение структуры | Точное измерение отеков и атрофических изменений | Высокая точность, требует калибровки |
| ОКТ-А | Картирование кровотока в сосудистой сети | Изменения перфузии, ранняя неоваскуляризация | Дорогостоящая техника, специализированные анализы |
| Мультимодальная интеграция | Слияние данных из разных модальностей | Комплексная карта изменений | Сложная инженерия данных, требования к регистрации |
Примеры из жизни и личные наблюдения автора
Когда я впервые увидел, как визуализируется атлас изменений, у меня возникло ощущение, что мы получили карту путешествия глаза. В одном случае пациент с длительным диабетом и умеренной ретинопатией имел стабильное зрение, но карта показывала локальный риск на участке макулы. Мы приняли решение об более частом мониторинге и вовремя скорректировали план лечения, чтобы избежать прогрессирования. Через несколько визитов динамика патологии изменилась в сторону стабилизации, и зрение осталось достаточно хорошим. Этот пример напомнил мне, что атласы — не просто цифры, они подсказывают нам, куда смотреть и как действовать в реальном времени.
Еще один случай — у пациента с ранней неоваскуляризацией карта помогла увидеть, что изменения сосредоточены в определенной зоне окружности макулы, что позволило планировать лазерную коагуляцию точечно, минимизировав повреждение здоровых участков. Исследовательская группа, где я работал, сравнивала группы пациентов с различной частотой скрининга. Атлас позволял доказать, что более частый мониторинг в первые годы после диагноза диабета заметно снижает риск потери зрения, если применяются своевременные корректировки в терапии. Эти истории показывают, как карта может стать реальным инструментом повседневной клиники и научной работы.
Практические рекомендации по внедрению электронных атласов в клинику
Если вы рассматриваете внедрение атласов в свою клинику, полезно помнить о нескольких практических правилах. Во-первых, нужно выбрать совместимую экосистему, которая может объединить данные из разных устройств в единый формат. Во-вторых, обеспечить надежный процесс аннотирования: обучение персонала, периодические ревизии и качественный контроль. В-третьих, настроить понятные отчеты для врачей и возможность просмотра изменений во времени, чтобы карта стала инструментом, который действительно упрощает работу, а не усложняет её. В-четвертых, следить за качеством данных и соблюдением этических норм: анонимизация, инфраструктура защиты данных и соглашения об использовании материалов.
В целом, внедрение атласов требует не только технической готовности, но и организационной: распределение ответственности, обучение персонала и поддержка со стороны руководства. Но результаты стоит того: карта изменений становится реальностью и приносит пользу пациентам, врачам и исследователям.
Как читать электронные атласы: советы врача-практика
Чтение атласа — это не просто взгляд на яркие точки. Это умение видеть паттерны, оценивать скорость изменений и сопоставлять карту с клиникой. Вот несколько практических советов для врачей, которые начинают работать с атласами:
- Начинайте с базовой карты: где в сетчатке происходят первые изменения и какие слои задействованы.
- Сравнивайте изменения во времени: какие участки стали более активными, какие стабилизировались.
- Учитывайте клинический контекст: уровень HbA1c, длительность диабета, сопутствующие заболевания, лечение.
- Проверяйте данные на нескольких модальностях: если ОКТ показывает отек, проверьте, сочетается ли это с изображением фундуса и с данными ОКТ-А.
- Используйте атлас как руководство, а не как замену клинике: окончательное решение — за врачом.
Такой подход позволяет не только диагностировать, но и прогнозировать, когда нужно усилить терапию, снизить частоту визитов или наоборот — отказаться от вмешательств в пользу наблюдения. По моему опыту, удачное сочетание клиники и атласа дает гораздо более уверенное ощущение контроля над состоянием глаз пациента.
Заключительная мысль
Электронные атласы изменений сетчатки при диабете — это не просто технологический тренд. Это накопление знаний в удобной форме, которая приближает медицину к персонализированному подходу и превентивной оптике. Карты помогают врачам видеть, что происходит внутри глаза, дают возможность прогнозировать развитие и принимать своевременные решения. Пациентам это значит больше ясности: почему именно так действует лечение, как оно повлияет на их зрение и какие шаги они должны предпринять. Я уверен, что в ближайшие годы мы увидим ещё более тесную интеграцию атласов в клинику, доступность открытых наборов данных и развитие образовательных программ на их основе. В итоге диагноза диабета не будет звучать как ультиматум для зрения, а как сигнал к внимательному, планомерному и персонализированному уходу за глазами. Пусть эта карта будет навигатором на пути к сохранению зрения и качества жизни для миллионов пациентов по всему миру.