В современной торакальной хирургии цифровые атласы и протоколы перестраивают привычный ландшафт планирования, выполнения операций и подготовки специалистов. Визуализация на основе данных пациентов превращается в операционную стратегию: она помогает видеть то, что скрыто за рентгенами, позволяет репетировать сложные манипуляции ещё до первого разреза и сокращает риск осложнений. Этот подход одновременно точный, предсказуемый и ориентированный на реального пациента, а значит — на лучшие результаты лечения.
Зачем нужны цифровые атласы в торакальной хирургии
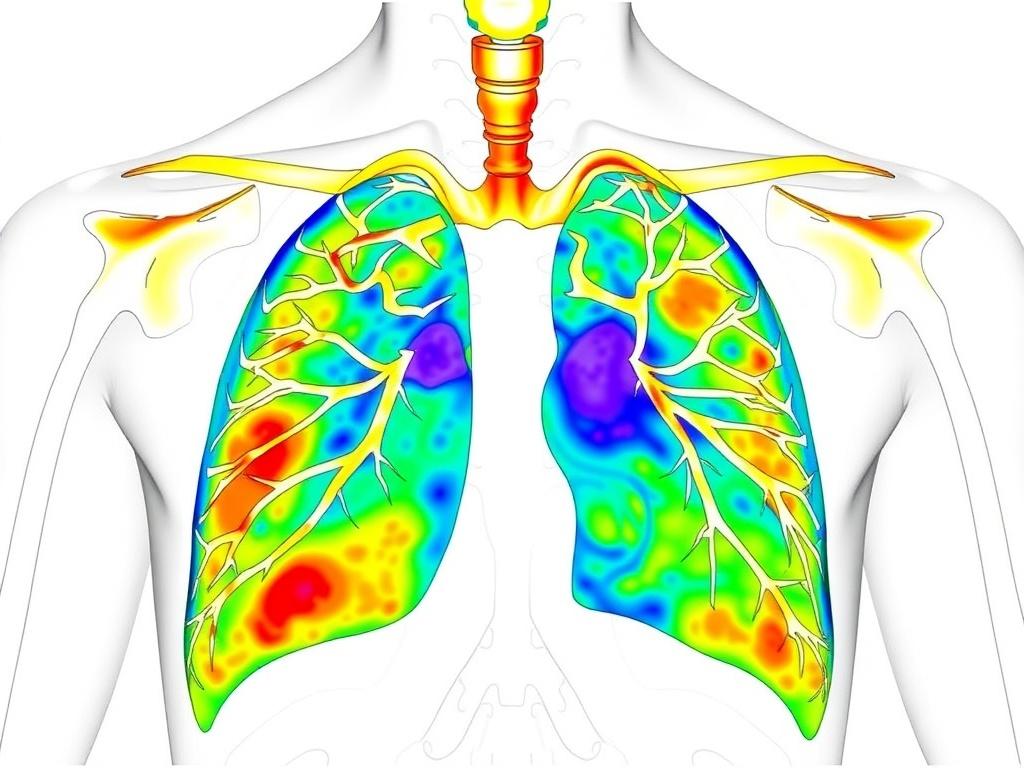
Цифровые атласы создают трёхмерную карту анатомии, где каждая структура обозначена с учётом индивидуальных особенностей пациента. Это помогает хирургу заранее оценить вариации в расположении лёгочных сосудов, бронхов и лимфатических узлов, что особенно важно при операциях на лёгких и среднем отделе средостения. Такой подход снижает частоту неожиданных находок в операционной и улучшает точность резекции.
Помимо ординарного планирования, цифровые атласы служат мостом между диагностикой и хирургией. Объединяя данные КТ, МРТ, позитронно-эмиссионной томографии и ультразвуковой визуализации, атласы позволяют увидеть не только анатомию, но и функциональные зоны — области с измененной вентиляцией или перфузией. Это позволяет совместно с междисциплинарной командой формировать персонализированную стратегию лечения: от выбора объема резекции до решения о необходимости адаптивной анестезиологической тактики.
Эволюция от техничной карты к интерактивной реальности
История цифровых атласов начинается с простых реконструкций и постепенного перехода к интерактивным моделям. Ранние попытки свести снимки к трёхмерной визуализации носили косвенный характер, а сейчас речь идёт об интерактивных платформах, где можно вращать, разделять и «разрезать» модель в реальном времени. Такие инструменты позволяют тренироваться на виртуальных стендах так же, как спортсмен репетирует перед соревнованием.
Постепенно развивались технологии сегментации и автоматической идентификации структур. Современные атласы умеют автоматически отмечать бронхиальные стволы, лёгочные доли, бронхиолы и сосудистую сеть, а затем предложить варианты оперативного доступа. В итоге получается не просто карта органов, а целый сценарий операции с альтернативами и потенциальными осложнениями, который можно проверить на симуляторе до реального вмешательства.
Технологии за цифровыми атласами: что лежит в основе
3D-реконструкция и визуализация
Ключ к реальной пользе цифровых атласов — качественная 3D-реконструкция. Она строится на исходном массиве дозированных КТ и адаптируется под нужды конкретного вмешательства. Визуализация идёт не только в объёмном виде, но и с возможностью выделять функционально значимые участки: зоны губчатого ложа, зоны высокого риска кровотечения и т. д. Такой подход позволяет хирургу «прожить» операцию ещё до первого контакта с тканью пациента.
Визуализация в реальном времени во время операции стала реальностью благодаря интеграции с навигационными системами и роботизированной техникой. Визуальные пометки на мониторе, голосовые подсказки и дополненная реальность позволяют держать фокус на ключевых структурах и мгновенно реагировать на изменения в момент манипуляции.
Интерактивные модели и симуляции
Интерактивные модели создают безопасное пространство для тренировки. Благодаря гонке между точностью анатомии и скоростью исполнения, симуляторы позволяют отрабатываать сложные сценарии: резекции узлов, перегибы бронхов, работа с плоскостями антибиотической защиты и минимизацию повреждений соседних тканей. Эту часть образованности часто используют в резидентских программах и на курсовых занятиях для практики без риска для пациента.
Симуляторы становятся всё более реалистичными, если в их набор включены тактильные ощущения, движущиеся ткани и динамическая флуктуация кровотока. Это даёт возможность развивать не только технические навыки, но и скорость принятия решений. В итоге студент получает уверенность, которая передаётся в реальной операционной без потери точности.
Навигационные системы и роботизированная помощь
Навигационные алгоритмы опираются на точную привязку анатомических структур к реальности операционной. Они помогают контролировать траекторию резекции, избегая критических сосудов и нервов. В сочетании с роботизированной системой риск травмы снижается, а стабильность и повторяемость манипуляций возрастает.
Дополненная реальность и интраоперационная визуализация становятся повседневной практикой в ведущих клиниках. Время операций может сокращаться за счёт более точного доступа и уменьшения пространства для нецелевых движений. В результате пациенты получают меньшую травматичность и более быструю реабилитацию.
Искусственный интеллект и аналитика
ИИ облегчает сегментацию и распознавание аномалий на изображениях, ускоряет создание цифровых атласов и подсказывает оптимальные планы трёхмодальной резекции. Аналитика прогнозирует риск осложнений, оценивает вероятность необходимости расширенной или сокращённой резекции и помогает рассчитать дозу анестезии и кровопотери. Такой подход делает планирование не только подробным, но и адаптивным к запросам конкретной клиники и пациента.
Однако важна прозрачность алгоритмов и возможность верификации рекомендаций врачом. Никакой искусственный интеллект не заменяет клинический фактор, поэтому в архитектуре протоколов должно быть место для экспертной интерпретации и контроля со стороны хирурга-руководителя операции.
Протоколы подготовки пациентов: путь от снимка к операции
Основной смысл протоколов — систематизация подготовки, чтобы каждый этап приносил максимум пользы и минимальные риски. В них закладываются требования к образованию, к качеству визуализации, координации команды и временным рамкам подготовки. Это не бюрократия, а дорожная карта, которая делает каждое вмешательство предсказуемым и безопасным.
Первый шаг — сбор мультиформатной визуалпозитивной картины: КТ, МРТ, функциональные исследования, возможно ПЕТ-КТ. Затем следует сегментация и формирование patient-specific atlas, включающего анатомические вариации и функциональные зоны. Наконец, проводится репетиция на симуляторе и согласование плана между хирургом, анестезиологом и онкологом (или лечащим врачом пациента).
| Этап | Что делаем | Кто отвечает | Срок |
|---|---|---|---|
| Сбор данных | КТ/МРТ, ПЭТ-КТ при необходимости, ультразвуковая карта | радиолог, специалист по визуализации | 2–3 недели до операции |
| Сегментация и атлас | автоматическая и ручная коррекция анатомии, выделение сосудов и бронхов | радиолог/инженер по медицинским изображениям | 1–2 недели до операции |
| Симуляционная репетиция | практика доступа, стратегии резекции, работа со стентами или клипсами | хирург-оператор, команда | 1 неделя до операции |
| Планирование анестезии и кровопотери | оценка гемодинамики, расчёт факторов риска | анестезиолог, хирург | за 3–5 дней |
Важной составляющей протоколов становится коммуникация. Команда обсуждает не только план операции, но и альтернативы, когда атласы предлагают несколько сценариев. Такой консенсус снижает риск спонтанных изменений в ходе вмешательства и позволяет оперативно адаптироваться к уникальным особенностям пациента.
Навигация в реальном времени и протоколы безопасности
Интеграция цифровых атласов с интраоперационной навигацией позволяет поддерживать точность на протяжении всей операции. В некоторых случаях внедряются системы с активной отслеживаемой геометрией органов, что особенно полезно при минимально инвазивных доступах и роботизированной технике. Выполнение послеоперационной оценки становится проще благодаря сохраняемым данным, которые можно сравнить с исходной моделью.
Безопасность — главный приоритет. В операционной протокол содержит контрольные списки, где каждый критический шаг подтверждается по одобрению нескольких членов команды. В рамках реального времени ведётся мониторинг тока, угла резекции и реакции тканей, что позволяет вовремя скорректировать тактику и снизить риск травм соседних структур.
Периоды послеоперационного мониторинга получают преимущество от визуализации: можно быстро оценить расширение резекции, остаток функциональной ткани и наличие ранних признаков осложнений. В итоге цифры и изображения становятся частью клинической картины, помогающей врачу принимать решение на протяжении всего периода лечения.
Обучение и академическая интеграция
Цифровые атласы вовлекают студентов и молодых хирургов в полноценный образовательный процесс. В комбинации с симуляторами и интерактивными платформаами ученики учатся планировать операции, оценивать риски и совершенствовать координацию движений. Это позволяет переходить к реальным пациентам с меньшим количеством ошибок и меньшей длительностью операционного времени.
Академические программы всё чаще включают модули по биоинформации, 3D-печатам и прототипированию хирургических подходов. В них сочетаются теоретические занятия, практические тренировки и анализ клинических кейсов. В результате выпускаются специалисты, которые умеют не только оперировать, но и грамотно использовать цифровые инструменты для повышения качества лечения.
Клинические кейсы и примеры внедрения
Рассмотрим условные сценарии, которые иллюстрируют практическую ценность цифровых атласов. В первом случае пациент с локализованным бронхогенным раком левого лёгочного поля прошёл плановую резекцию после повторной репетиции на симуляторе. Это позволило surgical team выбрать минимально инвазивный доступ и избежать резекции соседних долей, обеспечив быстроту восстановления и низкий риск рецидива.
Во втором кейсе цифровой атлас помог избежать осложнений при сложной анатомии средостения. В ходе операции на пациента параметризированный план подсказывал оптимальную траекторию для доступа к узлу, обогащённому артериальной сетью. Команда смогла выполнить процедуру без повреждения крупных сосудов, а послеоперационный период прошёл гладко.
Такие примеры демонстрируют, что цифровые атласы не являются абстрактным инструментом, а реальным помощником на пути к более безопасной и предсказуемой хирургии. Они помогают командам держать фокус на ключевых деталях и принимать обоснованные решения в динамике операции.
Этика, данные и безопасность
Использование цифровых атласов неизбежно поднимает вопросы конфиденциальности и защиты данных. Обмен медицинскими изображениями и атласами требует надёжной анонимизации и соответствия нормативам. Компании и клиники должны обеспечивать прозрачность обработки данных и контроль доступа к медицинской информации.
Еще один аспект касается репродубильности и стандартов. Автономные алгоритмы могут давать схожие результаты, но важно, чтобы врачи могли проверить и скорректировать рекомендации на основе собственного клинического опыта. Прозрачность и возможность аудита решений AI — залог доверия к цифровым протоколам в торакальной хирургии.
Перспективы и вызовы
Будущее торакальной хирургии во многом зависит от того, насколько быстро и качественно цифровые атласы будут интегрированы в повседневную практику. Ожидается дальнейшее развитие автоматизированной сегментации, улучшение качества изображений и расширение возможностей для планирования сложных манипуляций. Однако рост неравномерный: вопрос стоимости, доступности технологий и подготовки кадров остаётся актуальным во многих регионах.
Стандартизация протоколов и совместимость платформ — ключевые направления. Разработка единой языковой основы для атласов, унификация форматов данных и открытых интерфейсов позволит обмениваться наработками между клиниками. Это будет ускорять обучение и повышать качество лечения на глобальном уровне.
Как стать активным участником изменений: практические шаги
Если вы хирург или медицинский инженер и хотите внедрять цифровые атласы в свою практику, начните с анализа имеющихся локально доступных ресурсов. Определите, какие данные собираются в вашей клинике, какие решения по навигации и симуляторам доступны, и какие задачи вы хотите решить. Постройте дорожную карту, включающую пилотный проект на ограниченном наборе пациентов.
Обучение команды — не менее важный этап. Проведите серию семинаров по работе с атласами, организуйте совместные тренировки между хирургами, радиологами и анестезиологами. Вводите практику совместного анализа сложных случаев на виртуальных платформах, чтобы каждый участник understands свою роль и вклад в итоговый результат.
Практические рекомендации для внедрения цифровых атласов
- Определите клинические задачи, где атласы добавляют наибольшую ценность: планирование резекций, выбор доступа, минимизация травм тканей.
- Обеспечьте качественный входной набор изображений: унифицированные протоколы КТ, корректная реконструкция и верификация сегментации.
- Внедрите пошаговые протоколы подготовки, включающие симуляцию и репетицию на виртуальном стенде перед каждым сложным вмешательством.
- Развивайте культуру совместного анализа: обсуждайте планы с междисциплинарной командой и создавайте альтернативные сценарии на случай непредвиденных ситуаций.
- Обеспечьте защиту данных и прозрачность алгоритмов: используйте стандартизованные форматы, анонимизацию и аудируемые решения ИИ.
Дополнительно можно использовать краткую памятку-подсказку для операционной: на экране присутствуют контуры бронхов и сосудов, активированы подсказки по доступам, зафиксированы ключевые маркеры для повторяемости действий. Такой подход не заменяет чуткость врача, но дисциплинирует процесс и снижает вероятность ошибок на старте внедрения.
Итог и перспективы развития
Цифровые атласы и протоколы в торакальной хирургии меняют ритм и содержание самой операции. Они создают пространство для точного планирования, безопасной реализации сложных манипуляций и оперативной оценки результатов. В идеале каждый хирургический кейс становится не случайной попыткой, а управляемым маршрутом, который можно повторить, проверить и улучшить вместе с коллегами.
Будущее приносит ещё больше интеграции искусственного интеллекта, более совершенную виртуальную подготовку и расширенные возможности визуализации во время самой операции. Важным remains остаётся человеческий фактор: опыт, интуиция, умение быстро адаптироваться к изменениям и ответственность за пациента. Именно гармония технологий и клинического чутья позволяет достигать новых высот в торакальной хирургии, делая лечение более предсказуемым, менее травматичным и доступным для большего числа людей.
Короткий обзор рекомендуемых практических подходов
Чтобы закрепить идеи статьи и сделать их применимыми на практике, можно выделить несколько ключевых шагов:
- Разработайте программу внедрения цифровых атласов в клинике: цели, ресурсы, сроки, ответственные лица.
- Обеспечьте доступ к качественным данным и инструментам 3D-визуализации для всей команды.
- Организуйте регулярные тренировки на симуляторах и кейс-обсуждения в формате круглого стола.
- Установите протоколы безопасности, которые станут частью стандартной операционной рутины.
- Следите за качеством данных и эффективностью рекомендаций ИИ через периодическую аттестацию и клинический аудит.
Переход к цифровым атласам — это путь превращения абстракций в практику. Это путь от идеи точной мечтательной карты к реальной, проверяемой и повторяемой методике, которая помогает спасать жизни. И если говорить откровенно — то именно такой подход делает современную торакальную хирургию человечной, технологичной и предсказуемой в самом лучшем смысле этого слова.